取材・対談
高血圧
 |
生活介護マガジン 高血圧 |
KAIGO 1993.3 イメージラボラトリー発行 |
最も多い成人病のひとつ、高血圧の心得5ケ条です
第1条「血圧が高くて、どこが悪い!?」と言う前に-サイレントキラー軍団『高血圧』-
何も症状がないのに、会社の健診で"高血圧"と言われ、薬をもらった。不安なので、大学病院の医者にかかった。「かるい高血圧ですね。食事に注意して来月また来てください。」
食事の何に注意すればいいのか?
来月でいいのか?
よくあるケースですが、この中には多くの問題が含まれています。
それらは次の第2条~5条におおよその答えがでています。
高血圧自体、あまり症状はないのが普通です。でも、糖尿病と共に、成人にとっての大敵の1つです。
長期間、高血圧を放置しておくと、動脈硬化が進み、脳卒中の確率をあげます。その他様々な病気の原因となります。"静かなる殺し屋"(サイレントキラー)と言われるゆえんです。
第2条 市販の家庭血圧計を活用しよう
簡単に測れて、結構正確な家庭用血圧計が安価に手に入るようになりました。病院で医師や看護婦さんなどにたった一度測ってもらった血圧から判断するよりも、日常のデーターが豊富にあった方が正しい診断につながります。「おもちゃのような血圧計は不正確だから」とあなたのデーターを参考にしない医者はあなたにとって適切でないかもしれません。ただし、忙しい外来中でもあなたの血圧の動向がひと目でわかるように、まとめて、表にしておくようにしましょう。あなただけの担当医ではないのですから。血圧測定は毎日決まった時刻に、1日2~3度測れは理想的です。
第3条 年齢にかかわらず最高血圧が150以上最低血圧が90以上の時は要注意です
よく年齢+90が適正血圧と言われます。ある種の統計ではその通リかもしれません。しかし、最高(収縮期)血圧150、最低(拡張期)血圧90を正常上限のメドにして下さい。しばしばこれをオーバーするようなら医師に相談しましょう。
第4条 やっぱり塩分制限が基本ですが、血圧が高いと言われたら、やはり塩分摂取をひかえるのが基本です。
しかし、その他、カルシウムやマグネシウムを積極的に拝取することも、血圧を下げるのには効果的ですし、継続的な軽い運動、肥満の人にとっては減量もかなり有効です。薬を飲むのはその後のことです。
第5条 血圧の薬を飲みはじめると一生続けないといけないから、心配ですがこのことを理由に、薬を服用するのを嫌がる人が多いようです。
前記の生活上の注意が守られているのに、まだ血圧が高い人は降圧剤の対象となります。高血圧の患者さんのほとんどは、長年かけて血圧が上昇してきます。いわば、血圧の高い状態に慣れっこになっています。薬の作用で適正な血圧にコントロールすると、身体はその快適な状態に慣れるようになります。
ところが、薬を中断すると、急に元通りのように血圧が上昇します。今度は、急激に血圧が上昇するために身体の適応力がついてゆかずに、症状がでてくることが多いのです。
高血圧は慢性の病気なので、主治医の指示に従って気長に治療することが大切です。
2大成人病の心得
 |
2大成人病の心得 |
菱の実 1993.10 三菱信託銀行業務部広報室発行 |
成人病軍団の2大将軍"高血圧"と"糖尿病"に対する心得をまとめてみました
高血圧
第1条 血圧が高くて、どこが悪い!? と言う前に-サイレントキラー軍団 "高血圧" -
何も症状がないのに、会社の健診で"高血圧"と言われ、薬をもらった。不安なので大学病院の医者にかかった。"軽い高血圧ですね。食事に注意して来月また来てください。"
食事は何に注意すればいいのか?
来月でいいのか?
よくあるケースですが、この中には多くの問題が含まれています。それらは次の第2条~5条におおよその答えがでています。
高血圧自体、あまり症状はないのが普通です。でも、糖尿病と共に、成人にとっての大敵の1つです。長期間高血圧を放置しておくと、動脈硬化が進み、脳卒中の確率を上げます。その他様々な病気の原因となります。"静かなる殺し屋"サイレントキラーと言われるゆえんです。
第2条 市販の家庭血圧計を活用しよう
簡単に測れて、結構正確な家庭用血圧計が安価に手に入るようになりました。病院でたった一度測ってもらった血圧から判断するよりも、日常のデータが豊富にあった方が正しい診断につながります。「おもちゃのような血圧計は不正確だから」とあなたのデータを参考にしない医者はあなたにとって適切でないかもしれません。ただし、忙しくても外来時にはあなたの血圧の動向がひと目でわかるように、まとめて、表にしておくようにしましょう。血圧測定は毎日決まった時刻に、1日2~3度測れば理想的です。
第3条 年齢にかかわらず最高血圧が150以上最低血圧が90以上の時は要注意です
よく年齢+90が適正血庄と言われます。ある種の統計ではそのとおりかもしれません。しかし、最高(収縮期)血圧150、最低(拡張期)血圧90を正常上限のメドにしてください。しばしばこれをオーバーするようなら医師に相談しましょう。
第4条 やっぱり塩分制限が基本ですが
血圧が高いと言われたら、やはり、塩分摂取をひかえるのが基本です。しかし、その他、カルシウムやマグネシウムを積極的に摂取することも血圧を下げるのには効果的ですし、継続的な軽い運動、肥満の人にとっては減量もかなり有効です。薬を飲むのはその後のことです。
第5条 血圧の薬を飲みはじめると、一生続けないといけないからと心配ですが
このことを理由に薬を服用するのを嫌がる人が多いようです。前記の生活上の注意が守られているのに、まだ血圧が高い人は降圧剤の対象となります。
高血圧の患者さんのほとんどは、長年かけて血圧が上昇してきています。いわば、血圧の高い状態に慣れっこになっています。薬の作用で適正な血圧にコントロールすると、身体はその快適な状態に慣れるようになります。ところが、薬を中断すると、急に元通りのように血圧が上昇します。今度は、急激に血圧が上昇するために身体の適応力がついてゆかずに症状がでてくることが多いのです。高血圧は慢性の病気なので、主治医の指示に従って気長に治療することが大切です。

糖尿病
第1条 遺伝的要素は大きいですが、引き金になるのは、過食、過飲、肥満、運動不足です
糖尿病は遺伝する傾向にあることはどうやら事実です。これをピストルに例えれば、親が糖尿病であることは遺伝因子を持っている可能性が高く、実弾がこめられている状態ということです。でも、ピストルは引き金を引かなければ弾は発射されません。この引き金(トリガー)にあたるのが、『食べすぎ』『太りすぎ』『運動不足』なのです。たとえ遺伝傾向があっても、引き金を引かない生活習慣をつければ糖尿病から逃れられるか、かすり傷ですむのです。
第2条 診断のためには"糖負荷テスト"を、コントロールの指標には"へモグロビンA1C"を調べます
糖尿病であるか、またその予備軍であるかは、一般的には経口的にブドウ糖を摂取したあとの血糖の上昇パターンを計測して判断します。糖尿病の診断確定後は、約1ヶ月間の血糖の平均値を反映すると言われる"血液中ヘモグロビンA1C(HbA1C)"という値を参考にしてコントロールしてゆきます。その他フルクトサミンや1、5AGという検査値なども大切です。糖尿病の診断をすでに受けた方は、ヘモグロビンA1Cの値を参考にして日頃の管理をしてください。ちなみに正常値は約4~6%です。
第3条 糖尿病の3大兵器は、神経障害、腎障害、眼底障害です
神経障害に陥ると、手足の感覚が鈍くなったり、膀胱障害がでてきたりします。早期発見のために、お医者さんは音叉を使って振動覚の検査をしたり、手足の反射をみます。腎障害は、時には命とりになります。早期発見のために、尿中の蛋白(アルプミン)の存在をチェックすることが大切です。
眼底障害は催涙弾のごとく、我々の視力を奪います。定期的な眼底検査により初期の段階でくいとめられます。レーザーによる光凝固療法の普及で、昔は失明していたのが、ずいぶんと助かるようになりました。
第4条 対"糖尿病"防衛手段は、運動、食事、薬物です
糖尿病対策の第一歩は、引きかけた引き金(過食、肥満、運動不足)を戻すことから始めます。
それぞれの生活の活動状況にあった一日摂取カロリーを決定し、適切な体重を維持するように無理のない運動の計画をたてます。それでもコントロールができない時に、初めて経口薬やインシュリンの助けを借ります。いずれも専門医の助けを借りながら行います。
第5条 "糖尿病"撲滅のための参謀は身近な主治医
糖尿病のコントロールには、自分自身の強い精神力と正確な医学知識が必要です。いつでも気軽に、しかも親身に相談にのってくれ信頼できる主治医があなたの参謀です。あなたの顔も覚えていないようでは、参謀役は務まりません。一生付き合えるような主治医を探すことがあなたの運命を左右します。高血圧と共にサイレントキラー軍団の将軍糖尿病制覇のためには、日頃の地味な努力が大切なのです。
寺下謙三 寺下医学事務所長(内科医)に聞く
 |
特別インタビュー 寺下謙三 寺下医学事務所長(内科医)に聞く |
近代セールス 1994.5 近代セールス社 |
金融機関の経営者にもホームドクターをお勧めしたい
総合医療相談とキメ細かさで新システムに挑戦
日本の医療には馴染みの薄い「ホームドクター制度」を広めようとする動きが出てきた。寺下医学事務所がその推進母体。そこで寺下謙三所長に、その狙いと具体的なシステムについて聞いてみた。
メディカルルネッサンス運動の狙いとは
- ―
- 寺下医学事務所というのは主侍医(契約顧問医)制の普及を中心に、医療のシステムづくりを通じて世の中に貢献しようという趣旨で活動されているそうですね。
- 寺下
- そのとおりです。主侍医とは ″ホームドクター"とも言えるわけですが、このシステムは本当は国によってつくられるといいと思っています。しかし現実には様々な問題がある。それなら私がまず実践してみようということで始めたわけです。
- ―
- なぜ、主持医制なのでしょうか。
- 寺下
- 昨年の暮れ、同友館から「主侍医制度 (ホームドクター)」という本を出版させてもらいました。その記念パーティが先日開かれまして、そのテーマにも取り上げたのですが、私の意図するところは「メディカルルネッサンス」運動、つまり医療の原点に戻ろうということです。
「高度な医療から豊かな医療へ」というサブタイトルをつけました。今、日本の医療レベルは世界的に見てものすごく高い。一定の保険料に対して受けられる医療水準がいかに高いものであるか。
しかし、その割に安心している人は少ないのが実情です。タレントの逸見政孝さんのようになったらどうしようとか、患者と医者の関係でも不安の材料は尽きません。
一方、日本の医療技術は心臓移植もできる、遺伝子治療もやろうと思えばできるところまで高度化しています。
世の中のいろいろな分野で、高度なシステムから豊かなシステムヘの移行が言われていますし、それらに比べて医療は遅れたけれど、まさに今、豊かさを求める時代に入ったと思っているわけです。
患者と医者の新しい関係を築く
- ―
- 具体的に何が問題なんでしょうか。
- 寺下
- 大きく分けて三つあると考えています。一つは、患者と医者の新しい関係の構築が必要だということです。これまでの主治医、保険制度、患者と医者の関係というのは、病気になってから生まれる、あるいは機能を発揮するものでした。
しかし、逸見さんの問題が指摘したように、それでは不十分です。
まず予防医学に重点を置き、総合的に人間的に診るシステムが求められています。もちろん病気の時には迅速・正確に専門医にアクセスできるシステムです。こういうことがきちんとできるシステムがあれば、医療費の節約にもつながります。医療費は無限大ではないことに目を向けなければいけません。
二つ目は、医療の品質管理ですね。これができていない。
マーケティングを知っている人ならお分かりだと思いますが、自動車にしても家電にしてもQC (クオリティ・コントロール)はできていますね。10年前には、QCができていないのは教育と医療だけと言っていた人がいましたが、教育でも受験産業で見たらQCは進んでいるわけです。
医療の場合、「医者を選ぶのも寿命のうち」と言われるけれど、なかなか選べませんね。大病院に行けば、どの先生にあたるか、運・不運もあるでしょうし、極端に言うと、その先生の気分のいい時に会えるかどうかも分からない。こんな品質管理の世界なんて他にはないでしょう。
受験産業やアメリカの民間医療保険のように、ここの受験ならこの学校とか、この保険はこの病院と決まっていれば納得できると思いますが、日本の医療保険はみんな同じです。同じような料金体系でありながら、異なる品質の医療を受ける。それでいいのかということです。
建て前としては、すべての医者の実力は同じだということですが、実際は違うわけです。
ここでの問題は、第三者による医者の自己評価システムがないこと、これが一番です。
これはどうしてかと言うと、私も含めて医者の権利が強い、保護されているからです。そんなに実力はなくても肩書きだけで一生安泰だなんて、トヨタなら何でもいいと言っているようなものです。しかし、現実にはそんな売り方は通用しない。
ですから、医療の世界にも品質管理の発想を持ち込んで、自己研鑽しなくてはいけないシステムを創っていくべきだと思ます。 - ―
- もう一つの問題はどういうことですか。
- 寺下
- 今の世の中、専門から総合へという考え方がありますね。リエンジニアリングもそうですが、これからの時代は全体を総合的に見られる人が求められています。
医療の世界にも、これは言えることです。みんなが総合化すると専門家がいなくなると心配する人もいるでしょうが、ほっといても専門医は育つから、むしろ総合臨床医を育成しなさいということです。
これらの三つをポイントとして、メディカルルネッサンス運動を提唱しているんですよ。
教警備保障会社の医療版をつくる
- ―
- 主侍医制のセールスポイントはどこにあるんでしょうか。
- 寺下
- 『主侍医制』の中にも書いたんですが、防犯と予防医学を比較すると、医療も警察も公的な制度としては世界のトップレベルにあhソます。ただ、警察制度を見ると、その横能が特に発揮されるのは犯罪が発生してからですね。もし、予防の面でも十分にシステムが機能していれば、民間の警備保障会社の今日の発展はなかったと思います。
また、犯罪発生後のシステムが完璧だったからこそ、予防システムが発達したと言えるかもしれません。
なぜかと言えば、犯罪や事故を未然に防止する手を打ち、万一の時にはすみやかに警察に通報し被害を最小限に抑えるようにするからです。
医療は、この警察のシステムに比べても10年から糾年は遅れています。その民尉警備会社はあたるのが、私の考えている主侍医制じゃないかと思うわけです。
今ではホームアラームシステムとして月々2~3万円払えば一般家庭でもサービスが受けられますが、スタート当初は大企業が相当のペイを出して支えたという側面もあると思います。
私の場合も民間版のシステムを創り、広めようと思ったんですが、やはり最初のうちはコストがかかり過ぎる(笑い)。
ですから、私がやろうとしている主侍医制に対して理解していただける法人なり、オーナー経営者の方々から賛同者を募っているところです。 - ―
- 顧問医契約は現状、法人やオーナー経営者に限っているそうですね。対象となるクライアントは今、どのくらいになっているんですか。
- 寺下
- 一応100人を目標にしていますが、今現在は29人です。契約者1人につき月5万円の顧客料としていますが、人数的には他の病院との兼務では100人が限界ですし、月々500万円くらいの運営費がないと専用の事務所とスタッフで、医者としてのプライドを失わずにやっていけないでしょうね。
- ―
- コンサルティングの中で紹介できる専門医のネットワークには、100人くらいの協力者がいるそうですね。
- 寺下
- そうです。今のところ、私の個人的なネットワークが主ですので、はとんどが東京にいる方々ばかりです。
金融機関の研修にも医療教育を
- ―
- 金融機関が法人契約をしているケースはありますか。
- 寺下
- 金融機関からのアプローチはこれまでのところ、まったくありません。
ただ、大手の銀行の中に応援してくれる方がいらして、自分のところの銀行の顧客サービスの一つとして、得意先に私のところを紹介していただいているケースもあります。
先程も言いましたように、顧問医契約は法人を中心としていますし、また確実な紹介がなければ受けないことを原則としていますので、誰でもいいというわけではありません。私の考えに一定の理解を持っていただける方でないと、トラブルが発生する恐れもありますしね。 - ―
- 法人ということで考えるならば、金融機関の取引先には中小企業などのオーナー経営者も多いですから、差別化メニューの一つとして金融サービスの中に取り入れることも可能かもしれませんね。
- 寺下
- その点はもう少しホームドクター制度が広がりを持ちはじめたら、面白い展開があるかもしれませんが、現状では難しいのではないでしょうか。
むしろ、金融機関に望みたいのは、これは金融機関に限ったことではないんですけれど、企業内教育にぜひ″医療教育″を取り入れて欲しいということです。
医療は保険証1枚あればタダみたいな考え方は改めていただいた方がいいし、健康なうちから医療に対する知識やシステムの実情をよく理解しておくことが企業人にも必要だと思いますね。 - ―
- 金融機関の経営者の方々はおそらく「主治医」をお持ちだと思います。やはり、「主侍医」をお勧めになりますか。
- 寺下
- そうですね。主治医と患者の関係というのは病気をして初めて発生するケースが多いわけですが、主治医の専門外の病気になると相談できなくなるとか、偉い方すぎて普段の相談はできないとか、そういうことが往々にしてあるんですね。
その点、主侍医は顧問医とクライアントの関係もイーブンですし、キメ細かく幅広く相談できる点が大きく異なります。自分で言うのもおかしいですけれど、医療の世界で総合的に相談に乗れるようになるには、ものすごい努力が必要です。
金融機関の経営者の方にも、ぜひホームドクターをお勧めしたいですね。 - ―
- クライアントになると、どんな医療サービスが受けられるんですか。
- 寺下
- 基本的な相談システムの他にも「ホームメディケーション」や「赤ペンドクター」、「寺小屋セミナー」など、いろいろとあります。
この中では、「健康医学塾」というのがウケていますね。昨年の9月から月2回くらいのペースで、専門医をゲストに呼んで開いているんですが、寺小屋みたいな生きた勉強会、というよりむしろ相談会といった方がいいかもしれませんが、これが人気を博しています。
できるだけ、いろいろな試みをやっていきたいと考えているんですよ。
"かかりつけの医師"選び方とつき合い方
 |
"かかりつけの医師" 選び方とつき合い方 |
笑顔 1995.10 保健同人社 発行 |
大病院に患者が集中して、ちょっとしたカゼなとでも診察を受けると一日仕事になり、「三時間待ちの三分診療」ということがよくいわれます。この長い待ち時間は疲れるということだけでなく、ほかの病原菌に侵されることにもなり、決してよいことではありません。三分診療では、医師との会話がほとんとないままの、必要以上の検査や、医師からの診断内容や与えられるクスリの説明不足なとにつながり、多くの患者の不満になっています。
このような状況打破のため、かかりつけの医師(ホームドクターを決めてきめの細かいアドバイスを受けられるように...ということがいわれています。ところが、このかかりつけの医師を、どう選べばよいかということが大きな問題になります。 寺下医学事務所、寺下謙三先生にお話をうかがいました
病気にならなければ 病院には行けない?
現在の保険診療では、医師にかかるには何らかの病名がつかなければなりません。病気でなくても、「大腸ガンの疑い」があるというようなことがなければ、健康な人が病院に行ったり、医師の診断を受けたりしても、それは医療行為とはみなされず、医療報酬も保険財源からは支払われません。このことを突き詰めていくと、医師の診断を受けるには、何らかの病気になっていなければならないということになります。
しかし、たとえ今健康であっても、ほとんどの人は自分や家族の健康に疑問を持ったり不安を抱えています。つまり病気のケア以前の健康維持という問題や、病気になったらどうしようという問題に、多くの人が悩み、心配しているといってもよいでしょう。
「主侍医」ということと「かかりつけ」ということ
ここに私が提唱し、実行している「主侍医」というシステムの存在価値が生まれます。主侍医という言葉は、ふつう使われる病気を治すための「主治医」ではなく、健康なときから「あなたのそばに侍(はべ)る」という意味をこめて私がつくった造語で、契約制の顧問医を指すものです。
この主侍医を私が実践した経験から、多くの方が望んでいる「かかりつけの医師」とはどのようなものかがわかるようになってきました。その要望の多くは次のようなことです。
- 今は健康だが、いろいろな相談をしたい。
- ある症状が出たが、どの専門医にかかってよいかがわからない。
- 専門医について治療中だが、このままでよいか不安だ。
- 治療方針の選択や決定などに関して、自分の立場に立って親身にアドバイスをしてほしい。
- 気になる病気の基礎的知識と最新の治療法などを教えてほしい。
- 病気にかからないように、またかかってもたいした症状でない場合の、生活上のアドバイスがほしい。
もちろん病気になったとき、かかりつけの医師がいればまず安心です。しかしそれ以上に、相談相手としての医師を必要としているということがクローズアップされてきました。
ただここで問題になるのが、くり返すようですが、健康時の相談は現在の保険診療では保険点数にならないことです。
日本ではまだ相談や情報は無料という意識が強いのですが、この意識を変えて、かかりつけの医師を探し、健康相談などをしてもらう契約などをしてみてはいかがでしょう。もちろん個人では負担が大きくなりますから、グループなどでまとまって、いろいろ相談することも考えてください。
私の主宰している「健康医学塾」という寺子屋的集まりもひとつの方法だと思います。
近所の方など二〇~三〇名が集まり、月に一~二度、教養としての医学を勉強するのです。
その講師になってくださる医師を探し、講師のほかに「かかりつけの医師」もお願いしてみてはどうでしょうか。もちろんこの集まりのとき、健康相談をお願いすることもできます。費用も月謝として、子どもの習いごと程度におさめられるのではないでしょうか。
遠くの名医より近くの良医を、かかりつけの医師に選ぶ
「かかりつけの医師を」ということがいわれていますが、そのような医師を探すことはそれほど簡単なことではありません。特に最近では医師が専門化し、勤務医が多くなってきました。開業医も高齢化し、数も減ってきています。そして患者さんの側でも、専門医に診断をしてほしいという要望が強いのです。
私も専門医の経験をしてきましたが、現在の医療の枠組みに疑問を感じます。病気は専門的にだけ診ても、わからない場合が多いと思うようになりました。人間の身体というものは総合的に診なければならない......そしてその判断から、もっとも適切な専門医に紹介して、治療するなどの方法を採ることが必要だ、と考えています。総合的に診ることは専門的であることとは違い、ディレクター的な仕事であり、音楽でいえば指揮者のような立場です。指揮者はピアノなどはピアニストほどうまくは弾けないでしょうが、すべてを知り、まとめあげる能力を持っています。この総合的な知識や能力は、今日の医学界でもなかなか評価はされにくいものですが、本当は大変難しく、もっとも大切な仕事なのです。
さて、そのような大切なあなたの健康のディレクターである「かかりつけの医師」をどのように探したらよいのでしょうか。その条件を上にあげてみました。
これらの条件をすべてクリアするのは困難なことですが、医師との日ごろの人間閑係でかなりの部分が可能になります。
(かかりつけの医師を選ぶ5ポイント)
- 近くに住んでいる医師
- いつでも診てくれる医師
- 何でも相談にのってくれる医師
- 心から信頼でき、相性が合う医師
- 専門医ネットワークを持っている医師ということになりますが、 もう-つの条件として、探す側の立場として
- 主侍医は一人に決めておくこと(ドクターショッピング、つまり浮気はしない)
があげられます。
医師とよい関係を築くには、よい患者となることも大切
「かかりつけの医師」を探すといっても、一方的に探すということではありません。医師といっても人間ですから、好ましい患者像を考え、そのような人には多少の無理も聞きたいということになります。
ほかの医師の悪口を聞くと、私などは、いずれ自分もこういわれるのかと考えずにはいられません。そして「先生」と呼ばれるよりも「00先生」と呼ばれるほうが、個人的に親しさを感じます。「注射をしてほしい」とかの治療法の指定はしてほしくはありませんが、クスリは少なく、レントゲンは控えたいなどの希望ははっきりさせたほうがよいでしょう。
また、診断を受けたらその後の経過を教えてください。特に治った場合、ほとんど連絡がないのですが、治って調子がよいなどという、お知らせはがき″を送ってくれれば、さらに親しさが増します。医師の側でも、その症状の成功した治療経験が増えることになり、自分の治療に自信を持つことにもなります。
いいにくいことかもわかりませんが、よくならないときも、ほかの医師を訪ねる前に、その結果を知らせてほしいのです。
電話での質問などは、医師が時間の余裕のあるときに......。といっても、これなどはかなりその医師と親しくなければわかりません。
前もって電話連絡してよい時間帯を聞いておけばよいでしょう。
治療はクスリを出すだけではない、話をする満足を知ってほしい
医師と患者さんと人間的な関係がなければ、よい「かかりつけ」の関係もできないと考えています。患者さんの中には検査をしたり、クスリなどを出さないと、診療を受けたという実感を抱かないことも多いのです。時間をかけて患者さんの話をよく聞くことは、本当はもっとも重要で手間のかかることなのですが、それだけでは満足されない......。医療とは、どれだけていねいに患者さんと関わるかだと考えているのですが、このあたりにも「かかりつけの医師」を持つ障害がありそうです。
さて最後になりましたが、相性の合う医師ということでは、ご自分の年齢よりちょっと若めの医師を選ぶということがひとつの目安になります。これは同世代意識があり、話も通じやすいということからの理由です。
(医師からみたよい患者)
- ほかの医師の悪口をいわない。
- 医師の名前を覚える。
- 治療法を指定しないが、希望ははっきりいう。
- 治ったときなとに医師にメッセージを送る。
- 担当医が忙しいときの連絡は避ける。
※寺下先生の話の中にもありましたが、病気を総合的に診ることは現代の専門化した医療体制の中では、かなり難しいことになってきています。そこで1994年に、日本プライマリ・ケア学会(想03・3776・8425)では、総合的に診る医師の認定制度を始めました。これなどは、かかりつけの医師を選ぶ判断材料の一つになるでしょう。
予防しよう!明日の大病
 |
ここがポイント30代 40代 50代の健康管理 予防しよう!明日の大病 |
東洋経済 1996.1 東洋経済新報社 発行 |
健康にまかせた飲食や運動不足は、確実に明日の大病を招く。日々どう過ごしたらよいか
「忙しい、忙しい」と、健康診断もつい後回しに働き続けるサラり-マン。この無謀な生活を続けるうちに、本人の知らぬ間に、大病がしのび寄ってくる。本当に良い仕事をしたければ、今年こそは「健康第一仕事第二」の精神で、自分なりの"健康哲学"を持ち、これまでとは全く違う人生を歩んでみてはいかが。体は人によって千差万別。かの松下幸之助氏は、病弱にもかかわらず長年の激職をこなし、九四歳の長寿まで得た。これは彼が自分の体を正確に理解し、管理していたからだと主治医は述べている。
病気の初期の自覚症状は意外に少ない。多くの医師が語るところでは、目に見えない自分の日常の健康状態を、しっかり"見て"、それをコント口-ルするインテリジェンスが大切だという。日常的にどう健康管理をしていくのか、以下、「予防医学」の重要性を説く寺下謙三医師による健康管理の要諦である。
病気というのは、実は細胞レベルの遺伝子でほとんど運命が決まっていくのです。しかし、遺伝子レベルでの医学的な運命とは、いわばピストルに弾丸が込められているか、いないかです。これは体質ともいえるものです。
かたや、毎日の食事、運動、心のもちようなどは、遺伝因子に対して環境因子と呼んでいます。こちらはピストルの引き金のようなものと考えればよいでしょう。
単純にいえば、つまりピストルに弾が入っていなければいくら引き金を引いても大丈夫ですし、また弾が入っていても、引き金を引かなければ病気にならないということです。
ただ、世の中には例外もあり、ピストルは暴発もします。遺伝的に体が強いと思っていても、何らかの支障が出てくることもあるので油断は大敵です。
未来の危険予想をして危険回避ができる人は、どの分野でもインテリといえます。リスクヘッジということです。健康管理の仕事をしていると、三五歳以上の人は、大体半数の人が何らかの成人病予備軍としてひっかかってきます。しかし大抵、自覚症状がないので、注意をしても忙しいのに仕事の邪魔をするなといった気まずい雰囲気になります。しかし痛くもかゆくもない時に、リスクを自分で察知して、行動をとらないといけないのです。健康管理について、自分だけは大丈夫というサラリーマンはものすごく多いのですが、皆さんにはバランスのとれた健康管理をしてほしいと思います。
健康に気をつけていますかと聞くと大抵、三つの答えが返ってきます。
第一に、人間ドックを受けている、第二に運動をしています、第三に食事に気をつけていますというものです。ぼけないように英会話をやっていますという人もいますが、これは脳味噌の健康を考えているわけです。しかしここにもう一つ付け加えて、教養として医学知識を勉強してほしいのです。それと重要なのは、自分が安心して信頼できるお医者さんを知っておくことでしょう。
人間二〇代まではおおむね健康に過ごせるようにできています。いろいろな無理も利く。しかし二〇歳を過ぎると、頭の中は二〇代でも体がかなり変わってきている。
実は医学データによると、飛行機に例えれば二〇歳までは上昇過程、二〇歳からは下降していきますが、まだ大きく下がっていくことはない。しかし三〇歳からは、いかに自分の健康を将来に向けてソフトランディングさせていくかでしょう。これは人生を通じてのテーマで、時にはエアポケットで落ちることもあります。
三〇代最大の問題は、二〇代のイメージの名残りがあることです。まず自分の体力を知ることです。
僕の経験からすると、四〇代からの突然死には心筋梗塞が多いのですが、三〇代の前半には、原因の分からない突然死が一番多いような気がします。
突然死する人は、解剖してみると副腎というステロイド・ホルモンを出すところが委縮していることが多いと聞きます。ストレスがあると、そのホルモンがストレスを跳ね返そうとして出てくる。体にムチを打つホルモンです。これを使い過ぎると、それが出なくなってストンと死んでしまうと考えています。
三〇代は体の変化と、実際に自分のやっている行動に乖離が生じやすいのです。
普通二〇代までは健康なわけですから、その状態からの変化を少なくするように健康を管理することです。それには、自分の健康な時の体の状態を知っていなければ、比較できません。例えば、体重一つとっても、いつから太ってきたのか、正確にいえるでしょうか。体重は健康管理の重要なバロメータです。
健康な時の数値からの変化が問題で、これが大きく変化した時、自分の体力がガタっと落ちたと感じるわけです。
健康という飛行機の高度はなるべく高く保ちたいものですが、年齢とともにゆっくりと高度が下がってくるのではなく、階段状に落ちることが多い。
三〇代をどう過ごすかで、五〇代、六〇代の肉体のソフトランディングの方向が決まってくる。三〇代はそのための基礎段階です。具体的には三〇代では高脂血症、アルコール性肝障害、肥満傾向などが問題になりやすい。
四〇代は仕事がバリバリできるようになりますが、会社で上下に挟まれ精神的なストレスが一番ある。そのストレスをどう処理するかが最大のポイントでしょう。
ストレスでタバコを吸わずにいられないとか、アルコールに走る場合も多い。女性の場合はストレスから食に向かう。これらをストレスによる行動反応といいます。心理反応としては不安になったり欝うつになったりする。そしてストレスの身体反応としては潰瘍など実際に体の変化が起きます。本人は不安もなく行動も変わらないのに、胃がやられているということもあるのです。自覚していないのにそういうことが体に起こる。四〇代に、そういう事例が多いのです。
四〇代になると仕事が極めて忙しいわけですが、健康管理のために時間を作ることが大切です。それは自分自身のタイムマネジメントです。
日本人は忙しいことを自慢しますが、それはその人に能力がないことです。処理能力が低いとか、タイムマネジメントが下手であるとか。自分の時間をきちっと生み出すことこそが能力です。寝る時間もないなどという人もいますが、これは実は情けないことです。食べる時間、寝る時間は健康管理のうえで基本的なことです。
僕は四〇代ですが、火曜日の夜はテニスをやることにしています。この予定は動かさないことにしているが、仕事が入ると、「テニスをするから」では理由にならないかとやはり思ってしまいます。しかしこれは自分の健康管理であり、夜の自分の時間でやるのですから、本当は立派な理由なのです。四〇代になったら自分の心の健康管理も含めて、自分の時間を作る練習、方法を編み出していくことでしょう。社会は個人では簡単に変えられませんが、自分の未来は変えていけるのです。
三〇代後半から四〇歳ぐらいに急に体に脂肪がつきやすくなり、同じ量を食べても太りだし、内臓型肥満になりやすくなります。原因は分からないが、脂肪細胞が内臓の周りに蓄積しやすいのです。
内臓型肥満は皮下脂肪型肥満と違い、成人病の危険因子の一つですが、四〇代にもなると、急激にその内臓型の脂肪がたまりやすくなる。また成人病の代表である糖尿病や高血圧、高脂血症も初期発症として四〇代に出てきます。
これは将来の心筋梗塞、脳卒中につながります。
四〇代後半ぐらいから健康管理の積み重ねが外見からも個人差として分かるようになる。人によって年齢と健康状態に個人差が出てきます。
五〇代は何事も成熱してくる時期です。四〇代から病気の出ている人は長期治療になってくるし、薬の副作用も気になってきます。ガンなどもこの年代から出やすくなってきます。サラリーマンは六〇歳で退職しても、それからの人生は長い。そのためにも、体の再度の調整をする年代です。ここまできたら仕事に焦ってもしようがないし、六〇歳以降を自由に楽しく生きるための心と体の健康を考えることです。
退職の前に一回、体を人間ドックでチェックすることもお勧めしたい。これには二つの意味がある。一つはガンなどの大きな病気がなければ、それが安心につながるということ。これは何事にも代えがたい。二つには、五〇代ともなれば、コレステロールなど幾つかの数値に問題が出てくるでしょうが、今後の生活への警鐘やアドバイスになる。
人間ドックはオーダーメードでやることを勧めます。遺伝的に糖尿病の問題があればそれを詳しくやる。
そしてその人間ドックの結果を基本材料にして、問題となる症状があれば、さらにそこを追加して診てもらう。人間ドックを自分の健康管理の指標として使うのです。
五〇代になると全体として体の機能が低下してくるが、最近では生活レベルの向上で、ガクっと体力が落ちるようなことはなく、安定した年代のようです。しかしいったん、病気をすると崩れやすい年代であることには注意すべきでしょう。三〇代なら回復も早い。体力、それに気力がある。しかし五〇代の場合はそうはいきません。退職、そして明るいパワフルな老後に向けて、大事に過ごす準備の時です。 (談)
だるいにサヨナラ
 |
暑さに負けない夏のからだ健康対策 だるいにサヨナラ |
サンキュ! 1996.8 株式会社ベネッセコーポレーション発行 |
夏、病気ってわけじゃなくてもなんとなく調子悪いのはなぜ?
熱帯夜続きでよく眠れないときの対策は?
ファスト工イドはどうしたらいい?
夏を元気に過ごすための健康法を紹介します。これで今年は夏バテ知らず!
どうして夏バテになるの?
今年の夏こそ、バテたくない!でも、どうして夏バテになっちゃうんでしょう。
「夏の暑さ、それ自体が人間にとってストレスになるのです。ストレスを受けると内臓の血流が悪くなって胃腸障害につながります。食欲も落ち、栄養障害に陥りやすくなります。」
「バテというのは、体内の水分の代謝異常が原因で起こっていることもあります。必要以上の水が体にたまり、血液中のナトリウムやカリウム、カルシウムなどのバランスが悪くなってしまう。冷たい物を飲み過ぎたり、外が暑くて室内がよく冷えている、という温度差がさらに体に悪影響を与えているのです。」
要するに、暑さが体調を崩させて、食欲が落ちる、すると栄養が足りなくなってもっと調子が悪くなり、さらに食欲が落ちる。それでいて冷房の効いた部屋で冷たい物ばっかり飲んでいるのでバテてしまう、というわけ。
「快食、快眠、快便。元気なときにはこの三拍子がそろっているもの。食欲、睡眠、排泄は自分が健康であるかどうかの目安です。自分でチェックして対策を立てましょう。」
夏に不足しがちな栄養素
夏にはなんといってもビタミンがとても大切なのです。
例えばそうめんばっかりの食事では、エネルギー源は取れていても、ビタミンB群が足りないからエネルギーとして使えない。ビタミンB1は豚肉などに多く含まれています。
さらに「体の免疫力を高めるビタミンAが豊富な緑黄色野菜は、ことに夏場には積極的に取ってほしいものです」。
ストレスヘの抵抗力を高めるビタミンCや、汗で出て足りなくなりがちなカルシウムや鉄も大切。特に鉄は足りなくなると疲れやすくなるし、胃液の分泌も低下してしまいます。
だからスタミナをつけようと、ステーキだけドーンと食べても夏バテ解消はできません。
「夏に出回りやすい野菜の中でも、おなかの調子を整えるオクラ、利尿作用を持つきゅうり、ビタミンAの豊富なピーマンやかぼちゃ、胃液の分泌を促進するトマトなどをぜひ取ってください」。
料理にひと工夫しておいしく食べる
夏の料理は食欲がわく工夫と、食べやすさが決め手。
まずは香辛料に注目です。
カレー味は夏の定番だけれど、七味唐辛子やチリペッパーも、辛い刺激が胃酸の分泌を盛んにしてくれます。
最近ではスーパーでも簡単に手に入るバジルやペパーミントのさわやかな香りは、さっぱりとした食感を演出してくれます。まろやかで風味のいいパプリカもお勧めだし、パセリも、彩りだけではなくて刻んでいろいろな料理に混ぜ込みたいものです。
もっと身近なにんにくは、香りが食欲をそそるし、ビタミンB1の吸収を良くしてくれる成分を含んでいる優れもの。どんどん使いましょう。
そして食べやすさ。
例えば冷たく冷やした野菜スープや、豆腐料理、あんかけ風なら食べやすい。
同じスルっとでもそうめんにするなら、蒸し鶏や錦糸卵、きゅうりのせん切りなどを添えて五目風にすれば、栄養のバランスも良くなります。とにかくそうめんだけお茶漬けだけといった主食だけの食べ方は見直しましょう。たまには汗をかきながら鍋もの、なんていうのも、目先が変わっていいものです。
食欲を出すためのアイデア
それほど食べていないのに、おなかが膨れた感じで食欲がわかないとき、胃腸薬を飲めば食欲もわくのでしょうか。
「胃腸薬には胃酸を出させるタイプと逆に胃酸を抑えるタイプがあります。夏には胃酸を出させるタイプ、要するに消化剤系統を選びましょう。」
ビタミン剤の上手な取り入れ方
ビタミンに限らず、近ごろではさまざまな栄養素を添加したお菓子や清涼飲料がたくさんあります。けれどこうしたお菓子類を、ビタミンや鉄が大切だからってどんどん食べてしまうと、糖分の取り過ぎにもなりかねません。栄養のバランスはまず食事から。
そしてあくまでも補助的に、ビタミン剤や鉄剤、食物繊維などの錠剤とつき合うのが賢いのです。
気軽につき合えるのはビタミンB群とC。水溶性ビタミンといって、たくさん取り過ぎてしまっても排泄されるので、安心です。
ビタミンB1やB2は夏バテ解消に効果がありますし、アルコールをたくさん飲む人にはビタミンB1は特にお勧めです。
タバコを吸う人はビタミンCを積極的に取りましょう。タバコ1本でなんと25㎎のビタミンCが使われてしまうのです。
シミ、そばかすなどの紫外線によるお肌のトラブルを防ぐのにも役立ちます。
ビタミンAやEは脂溶性ビタミンといって、使われない分は体内に残るので、あまり大量に取ってしまうと問題あり。とはいえ普通の食事プラス使用法を守ってビタミン剤を飲むなら心配ありません。
ビタミンAは、皮膚の潤いを保つ効果もあります。
ビタミンEは老化を防ぐ役割が注目されています。
夏なのにどうして風をひくの?
のどが痛くてちょっと熱が出て、ぐずぐず長引く夏のカゼ。
カゼといえば冬のはずなのに、夏にひく私は体が弱いの?なんて思っている方もいるのでは。
でも夏には夏のカゼがあるんです。
「カゼというのはウイルスが原因で起こり、さまざまな症状が出現します。夏カゼの原因となるのはピコルナウイルス群のウイルス。
症状としては咽頭炎や胃腸炎が特徴的です。ただし良性なので症状は軽く、1週間くらいでほぼ治ると思います。」
ウイルスはふつう湿気に弱いので、乾燥した冬に暴れまわるもの。
ところがピコルナウイルス群のコクサッキーとかエコーというウイルスは湿気に強いので、春から夏にカゼを起こすのです。子どものプール熱や手足口病の原因も同じウイルス。
症状が軽いとはいっても、「カゼをひくのは体の免疫機能が低下しているから。また、細菌感染の合併症も起こしやすくなっていると言えます。」
夏バテの体にはキツイ状態になってしまうわけなのです。
予防と対策は?
「カゼの予防の基本は手洗いとうがい。またお子さんならプールの後には必ずシャワーを浴びることも大切です。」
とにかくウイルスが体の中に入ってこないようにするには手洗いとうがい。
うがいは水やうがい薬でもいいけれど、お茶や紅茶も効果的。ウイルスの増殖を防ぐ働きがあるのです。
それでもひいてしまったら?
「細菌の感染だったら抗生物質が効きますが、ウイルスに感染してしまうと根本的に治す方法はないのです。
そこで、のどの痛みを抑えるなどの対症療法をするしかないんです。」
だからこそ、カゼをひかないために、またひいてしまっても症状を軽くするためにふだんから体の免疫機能を高めておくことが大切です。
夏バテを解消して、睡眠と食事に気を配ることが予防につながるのです。
暑いところでフラッとしたら熱疲労
炎天下を長い時間歩いたり、スポーツをしていてふらつきを感じたら、無理して続けちゃデメ。熱疲労なんです。
「熱疲労とは熱射病の前段階です。意識を失うほどの重症になったら熱射病ですから、そうなる前に、すぐに手当てが必要です。」
調子悪いな、と思ったらすぐに日陰に入って、風に当たり、体を冷まさなければ!
「脳貧血を起こしますから、頭を下げて、できれば横になって足を少し上げているといいでしょう。」
充分休んで回復してから動くようにしましょう。
脱水症状を起こしていることもありますから、水分補給も忘れずに。
万一症状がひどく、熱射病になってしまったら、とにかく冷やしてあげることと、救急車を呼ぶことが必要です。
足がつったときには水分補給
熱疲労と同じように、夏に増えるのが足がつるという現象です。
「たくさん汗が出て、体内の電解質が排出されてしまうことが原因です。」
もちろんそういうときにも水分補給。スポーツドリンクなどを、それも冷やしていないものを飲むと吸収しやすく、ミネラル、水分の補給になります。
体がほてって、痛い 日焼けのし過ぎ
日焼けしたところがほてる、痛い。そんなひどい日焼けは放っておけません。「日焼けで水ぶくれなどになってしまったらもうやけど。そこまでにならなくても日焼けは軽度のやけどと考えていいのです。焼けた部分が細菌に感染しないようにする必要があります。」
そこで焼けたところを、きれいな水で洗い流して冷やします。水ぶくれには消毒液をつけておきましょう。
日焼け止めクリームで予防
「水着姿などで、体の広範囲が焼け過ぎてしまったときには、病院で受診した方がいいでしょう。皮膚の機能障害を起こし、結果的に急性腎不全を起こす恐れがあるからです。」
皮膚の大切な働きのひとつは汗を排泄すること。それがうまくできなくなると、排泄されなければならない水分などが腎臓にたまってしまい、大変なことになってしまうのです。
だから、そんなことにならないためにも予防が大切。
しかも日焼けは、長い目で見ると皮膚ガンの原因となることもあります。外出するとき、レジャーに出るときは日焼け止めクリームを必ず使いましょう。
おなかが痛い、下痢になった 食中毒
カゼでもなさそうなのに下痢をした、吐いてしまったというときは食べた物をよく考えてみて。食中毒を起こしているかもしれません。
「食中毒がもっとも起こりやすいのが、夏場。高温多湿の環境で、細菌がはびこりやすいのです。食中毒の原因となるのは、サルモネラ菌、腸炎ビブリオ、病原性大腸菌がほとんどですが、食品の見かけやにおい、味に変わりがなくても、これらの菌が増殖していると、中毒を起こすのです。」
症状が軽い場合は、ゆっくり休むこと。下痢をしたときには、水分を補うことも大切。何度も吐くような重症のときはもちろん病院へ。
食中毒を防ぐには
食中毒を防ぐには、食生活に気を配ること。夏場は生ものを避けるようにし、調理をした後はなるべく早く食べましょう。
キッチンを清潔にし、ふきんやまな板の殺菌、冷蔵庫の掃除をこまめにするのは常識です。自分自身も清潔に。キッチンに立つときにはまず手洗い。肉や魚を扱うときは、そのたびにせっけんで手を洗う習慣をつけましょう。
冷房対策
肩凝りや腰痛なども冷えによる悪影響のひとつです。
- お風呂にゆっくり入る
- エアコンと上手に付き合う
- 子どものことも考えて温度調節に注意
エアコンのフィルターの汚れに注意
冷房の体への影響で、冷房病と並んで心配なのがカビの害。
「夏、例えば就寝時など体が温まったときにせき込むことがよくあるという場合は、過敏性肺炎の一種である"空調病"になっている可能性があります。これはエアコンのフィルターに付着したカビが原因のアレルギー性の肺炎です。」
フィルターやもっと奥の部分にカビがついたままでエアコンを使うと、部屋中にカビをまき散らすことになるのです。
予防のためには久しぶりにエアコンを使うときはもちろん、ふだんからフィルターの掃除をこまめに。
どうも臭いがするなどというときには、専門の業者や掃除サービス会社などに依頼して、カビ退治。
せきが続くなどの症状が出てしまったときは早めに病院へ行って、専門医に相談しましょう。
放っておくのはタブーです。
クーラーをつけるたびにカビが部屋中にまき散らされてるかと思うと、ゾッとします!ご用心を。
血流チェックで大病を防ぐ
 |
テレビ人間ドック 血流チェックで大病を防ぐ |
おもいっきりテレビ 1998.12 日本テレビ放送網株式会社発行 |
皆さんは人間ドックに入ったことがありますか?
お宅にいながらにして、人間ドックと同じチェックが簡単にできる、名づけて「テレビ人間ドック」。
今日は血流の流れを中心にチェックします。
血流というのは、酸素を取り込んでこれを身体の隅々まで送っている。
まさに、命の源、健康のカナメです。
この大事な血液と血液の流れによって今の健康状態がわかります。
ここでは、血流が悪くなるとどのような症状を引き起こすのか、部位別にご紹介します。
冬場に多い血流の異常による大病
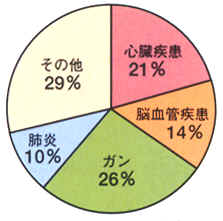 |
死亡総数に占める死亡原因 |
体じゅうをすみずみまで巡る血管。
この血管の中を流れる血液の流れが悪くなったり、詰まったりすると、最悪の場合は死を迎えることになります。
「死亡総数に占める死亡原因」のグラフを見ると心臓疾患、脳血管疾患による死亡数は両方あわせて35パーセントになっています。
特に気をつけたいのは冬場です。
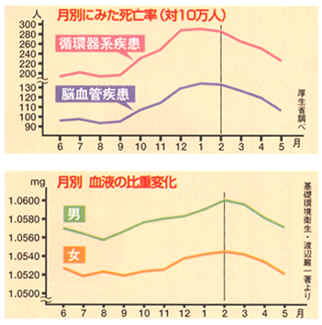 |
月別にみた ←(赤線)循環器系疾患(心臓疾患を含む) ←(青線)脳血管疾患の死亡率 月別 血液の比重変化 |
月別にみた循環器系疾患(心臓疾患を含む)と脳血管疾患の死亡率のグラフによると12~2月の寒い時期に死亡率が高くなっています。
寒くなると、人間の体は脂肪を蓄えて体を温かく保とうとするので、脂っこいものが欲しくなります。そうなるとコレステロールが増え、血液もねばっこくなって、血流が悪くなったり詰まりやすくなったりします。
血液の比重を調べたグラフをご覧になるとおわかりのように、冬場の1月、2月、3月は男女ともに血液が濃くなる傾向があるので注意が必要だということです。
では、血流の異常による大病を未然に防ぐにはどうすればよいのでしょうか。簡単にだれにでもできる部位別血流チェック法をご紹介します。
| 脳 |
まずは脳の血流チェックです。 |
血流チェック
 |
人指し指を顔の前で左右に撮り、頭を動かさないように目で追っていく。 |
止めた指がハッキリ1本に見えた方は正常。
2重・3重にダブッて見えた方-残像があるように見えた場合は、要注意。
脳の血流が悪くなり、脳腫瘍などができると脳が腫れた状態になるため、目を左右に動かす神経が障害を起こしやすくなります。
ですから、左右に動く目の動きが悪くなって、焦点が合わずに二重に見えてしまうことがあるのです。
五百円玉を使った簡単な訓練をすることで脳の血流を促進してみましょう。
| 脳の血流促進法 |  |
目をつぶったまま、指で五百円玉の裏(500という数字がほられた面)と表(模様の描かれた面)を確認する。 |
人間の体は、使うと血流が促進されるのが基本です。
脳を活性化し、血流を促進する最大のポイントは指先=指の感覚をつかさどる部分です。
五百円玉以外にも、麻雀のように指先を鋭敏にし、脳の血流を促進させるのに効果的な訓練法はほかにもたくさんあります。
| 心臓 |
最近ちょっと首が太くなったようだ、こんな方はいませんか? |
血流チェック
 |
靴を脱ぎ、足の甲を指で5秒間押す |
心臓の血流が悪くなると、全身の末梢から血液を吸い上げるカが弱くなり、足がむくみやすくなります。
こうしたむくみは、筋肉の少ない足の甲などで発見しやすくなります。
心臓の血流をよくする方法としては、「第二の心臓」ともいわれる足を鍛えることが効果的です。
| 心臓血流促進法 | 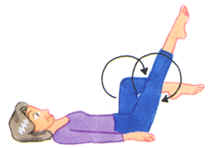 |
あお向けに寝て、足を上げて、自転車をこぐように10回まわす |
血液を送り出すときは、心臓がポンプの働きをして送り出しますが、もどるときは筋肉の働きが静脈に血流をもどします。
特に足は重力に逆らっていますから、これを鍛えてポンプのカを強くすることで、血流が促進されるわけですね。
ただし、「左の肩がつねにこっている」「脈が飛ぶ」、こういう方は心筋梗塞の可能性もありますから、医師に相談してください。
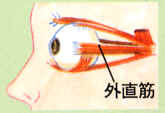
| 首 |
首は、脳幹部という体のバランスや意識をつかさどる大切な脳に血流を送る通路になっているので、流れが悪くなると、めまいや意識障害・失神などを引き起こします。 |
血流チェック
 |
首を左右に15秒ずつ向ける |
頭部への血流の通り道である首には、四本の動脈があり、特に背中側の細い動脈は、骨の間をぬって走っています。
そのため、年齢とともに骨量の減少などで骨の形が変化すると、圧迫されて、詰まりやすくなります。
横を向いたり、すこし無理な姿勢をとると、よけいに血流が悪くなるため、めまいがするわけです。
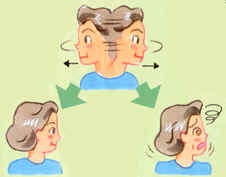
めまいまではいかないまでも、なんとなく違和感のあるような方、こんな方の血流促進法は「首の筋肉を鍛える」ことです。
| 首の血流促進法 | 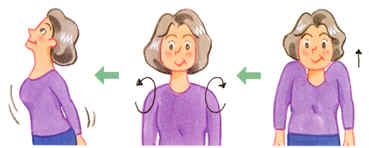 |
|
1 両手を垂らしたまま、肩を耳くらいまで上げる 2 肩を前複交互にまわす 3 両手を後ろで組み、思いっきり胸をそらす |
首はひじょうに安定の悪い部位で、これを支えるには、周りの筋肉を鍛えるしかありません。首の血流促進法は、首の周りの大きな筋肉を鍛えるのにとても簡単で、効果的な方法です。
| 肝臓 |
肝臓はまさに血液の塊で、体の機能を維持するためのいろいろな処理をしているところ。 |
血流チェック
 |
鏡で自分の顔をよく見てみる |
特に何も異常がなければそれでOK。ただ、頬にクモの巣状に血管が浮き出たような感じで、赤くなっている場合は要注意です(クモ状血管腫)。
これは細かい血管、毛細血管が拡張しているために起こる症状で、体の中を流れているエストロゲンという女性ホルモン(男性にもあります)が、肝臓で代謝できなくなったために起こります。
同じような症状は、手のひらや胸の部分にも見られます。
「おヘソの周りの血管が浮いた」、「吐血した」などの症状は肝機能障害の疑いがありますから、すぐに病院に行ってください。
では、肝臓の血流をよくするにはどうしたらいいのでしょうか。
これもじつに簡単です。
| 肝臓の血流促進法 | 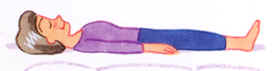 |
|
身体を寝かせるだけで血流量増加 さらに...食後30分間は必ず、目を瞑りあお向けに寝る |
横になると、各部にあった血液が内臓にもどり、血流量が増加します。
特に食後30分くらいは、目をつぶって何も考えずにあお向けになってください。食後は消化のために血流が胃に集中し、肝臓への流入が少なくなります。
横になることで、脳やそのほかの部位の血液を少しでも多く肝臓に流す効果が期待できます。
| 腎臓 |
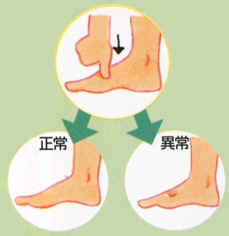
「老廃物の処理」、そして「血圧や体液をコントロール」する働きをもつ腎臓。 |
「風が吹くと桶屋が儲かる」的ですが、腎臓の機能がおかしくなり高血圧が進むと、目の後ろ、フィルムにあたる部分(眼底といいます) の毛細血管に出血を起こして、視野が一部欠ける場合が多くなります。
血流チェック
 |
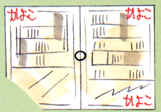
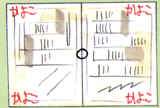 |
 |
|
片方の目で新聞の真ん中を見る |
正常 片目で、真ん中の○を見つめたとき、四隅の文字が「なにかあるな」という程度にすべて見える方は正常。 |
異常 四隅のうちの-角でも視野に入らない(見えない)ときは、眼の奥の眼底というところに異常のある可能性があります。 |
| 腎臓の血流促進法 |  |
腎臓は寒さに弱い臓器ですので、とにかく温めるのが一番。位置的には背中に近いところにありますから、腹巻きや使い捨てカイロをあてるのが、大変効果的です。 |
発芽玄米の効果
 |
発芽玄米は高血圧から高脂血症まで防ぐ 薬効の宝庫で健康的にやせられると判明 |
壮快 2000.3 マイヘルス社 発行 |
日本人は、昔からコメを主食にしてきました。しかし、ここ最近気になるのが、日本人の「ご飯離れ」です。実は、このご飯離れが、肥満を原因とした生活習慣病を招いていると考えられるからです。
実際、朝はトーストにコーヒーという人は多いと思います。しかし、ミルクや砂糖を入れたコーヒーにバタートーストと、みそ汁に焼きノリで食べるご飯、この二つのメニューを比べたとき、どちらが肥満になりやすいかは一目瞭然です。
予防医学では、食生活がいちばん重要だと考えられています。生活習慣病は、一朝一夕には起こりません。長い期間の習慣が原因なのです。その中でも、最も大きな原因が食習慣です。
肥満を防ぐためには、主食をご飯にするのがいいと述べましたが、実はご飯の選び方によっても、肥満を防ぐ効果が違っきます。私たちが日常食べているご飯は白米ですが、ほかにも玄米や胚芽米があります。
玄米は、稲を収穫した後、もみ殻だけを取り除いたもので、ぬかや胚芽が残っているものです。胚芽米はぬかが取り除かれたもので、白米はぬかも胚芽も取り除かれたものです。
ぬかの部分はかたく、玄米は、食べるときにぬかをかみ砕かなければならないので、その分、かむ回数がふえます。
実は、この「よくかむこと」が肥満の予防に必要なのです。よくかむと、脳に「満腹した」という信号が送られ、食べすぎる前に満腹感を得ることができるからです。
肥満の原因には運動不足や体質的なものもありますが、女性の場合、ストレスで「食べたい」という欲求が強くなることがあります。女性はストレスを感じると、「種の保存」という本能が働き、エネルギーを蓄えようとするのです。このときも、よくかんで食べれば満腹感を得られ、食べすぎを防ぐことができます。
ちなみに、玄米のかたさの成分は、食物繊維です。食物繊維は、便秘の解消など、肥満に対して有効であることがわかっています。この食物繊維は、白米にはほとんど含まれていません。ですから、こういった意味でも、玄米は肥満を防ぐカが強いといえるのです。
脂肪をつきにくくする成分を含有
しかし、どんなに玄米が肥満を防ぐのに役立つといっても、口当たりや味の面で抵抗のある人も多いでしょう。そうした人でも、玄米を〇・五~一㍉ほど発芽させるだけでおいしく食べることができます。
発芽するとき、ぬかにひびが入るので、玄米がやわらかくなって、とても食べやすくなるのです。もちろん、やわらかくなったとはいっても、ぬかは残っているので、かみごたえはじゅうんあります。
さらに発芽によって元来玄米か持つアミノ酸(たんぱく質の構成成分)や食物繊惟ミネラルの量がふえたり 新たな栄養成分が加わったりします。
また、発芽玄米には、体に脂肪をつきにくくするイノシトールという成分も多く含まれていることもわかっています。
これらのことから、発芽玄米は、肥満を防ぐ効果が期待できるといえます。
しかも発芽玄米は、白米と同様に炊飯器で炊くことができます。 最初は発芽玄米と白米を混ぜて炊き、食ベ慣れてきたら少しずつ発芽玄米の量をふやすといいでしょう。
前述のように、生活習慣病は習慣によるものですから、生活指導で改善できます。
例え高血圧の人は高脂血症(血液中のコレステロールや脂肪が異常に多い状態)や、脂肪肝(肝臓に脂肪が異常にたまっている状態)を併発している場合が多く見られます。これらの病気を治療していくには、何種類もの薬を飲まなければなりません。
ところが実は、生活習慣を改めて体重をへらすだけで、そういったすべての検査データが改善してしまうことが多いのです。
こうしたことからも、発芽玄米を食事に取り入れ、健康約に肥満を解消することは、さまざまな病気の予防・改善にもつながるといえます。
私が患者さんに生活指導をするときに、気をつけているのは「プラスの指導」です。
「あれはやめなさい、これもいけません」という「マイナスの指導」では、患者さんは暗くなるばかりで、長続きしません。
しかし、「これを食べればよくなるよ」という「プラスの指導」だと、一生懸命食べてくれます。
こうしたことを踏まえ、私のクリニックでも、高血圧や糖尿病のほか、肥満によるさまざまな症状に悩む患者さんの治療に発芽玄米を役立てていきたいと考えています。
雑穀健康法
 |
生島ヒロシの健康いちばん 連載ー7 薬に頼らない体をつくる 雑穀健康法 |
安 心 2000.4 マキノ出版 |
養生シートで食生活をチェック
健康への関心が高まっていますが、薬やお医者さん任せになっている人も多いのではないでしょうか。今回は「健康は自分で守る」を持論に、積極的に食事指導を行い、生活習慣病の予防に努めている、寺下謙三クリニック院長の寺下謙三先生にお話をうかがいました。
- 生島
- 先生は予防医学にカを入れているそうですね。
- 寺下
- はい。日本では自然治癒を促すような学問は遅れているのが現状です。そして体全体を総合して診るような医学もまだまだ未成熟です。そこで私は、患者さんを病気になる前からトータル的に診るクリニックを作ろうと考えました。いまは、健康なときから契約を結び、主治医とクライアントという対等な関係で、個人の体を総合的に診ていくという形で診療を行っています。
- 生島
- ということは、病気になったときだけじゃなく、健康なときから病気にならないためのアドバイスが受けられるというわけですね。
- 寺下
- 体が突然にこわれないように、クライアントつまり患者さんの健康管理には、常日ごろから気を配っています。そしていかに薬を使わないで、治すか、クリニックから帰すか、ということを念頭に置いています。できるだけ自然に、その人の自己治癒カを生かして治していきたいですからね。
- 生島
- 私たち患者も、できるだけ薬に頼らずに治したいというのが本音です。どんなにいい薬でも副作用は必ずありますし。
- 寺下
- 本当に必要なときは薬を飲んだり、手術をしなければなりません。そうならないためには、やはり日ごろから予防していくことが大切です。日本は治療ばかり重視してきたから、医療費も上がるんですね。
- 生島
- でも日ごろから病気にならないように自己管理していくって、口でいうのは簡単だけど、実際にはなかなかむずかしいですよね。
- 寺下
- 予防といっても「食事に気をつけなさい」 「運動をしなさい」 とただいうだけでは、あまりにも漠然としすぎていて、実際にどうすればいいか、患者さんにはわかりにくいと思います。ですから私のクリニックでは、まず具体的に食べた物をチェックする『養生シート』を作っています。これだとアルコールや間食の量が一目瞭然でわかります。アルコール依存症の患者さんに、最も効果が出ていますね。それにこれは、患者さんと私がコミュニケーションをとるための道具にもなるので、とても重宝しています。
- 生島
- これはいいですね。漠然と食生活に気をつけようと思っていてもけっきょくは続かないんですよ、中途半端になって。このようにきちんとチェックできて、かつそれにアドバイスがもらえるのはすごく役立ちますね。僕にも一枚ください!
- 寺下
- ええ。これは自己管理に役立ちますよ。食生活を変えるだけで、本当に多くの病気が防げるし改善できるんです。それにお金もかからない (笑)。私のクリニックでは、このような食事指導が重要な柱の一つなんです。
- 生島
- 僕は一時期、尿酸値が高くなってしまって、それから食生活に気を配るようになりました。そうしたらいまはずいぶん数値が下がりました。やはり、日ごろの食生活って大きいですね。
- 寺下
- 生活習慣病の九割は、食生活が影響しているといわれています。現代人の食事は欧米化して、脂肪が多く食物繊維の少ない食生活にかたよっています。これでは、肥満や糖尿病などの生活習慣病がふえるのも当然です。ごはんにみそ汁を基本とする、日本本来の和食が理想なんですけど。
- 生島
- 子供たちの食生活も心配ですね。いまはコンビニやファーストフードで食べ物が手軽に買えるし、レトルト食品やインスタント食品もあふれ、子供たちはお袋の味ならぬ″袋の味″で育ってますからね。
- 寺下
- 生島さんのいうとおりですね。うまくバランスのとれていた日本の食生活が、戦後急速に脂肪分の多いかたよった食生活に変化してしまいました。このままだと、日本人は体の根本からおかしくなるんじゃないかと心配しています。
- 生島
- お年寄りは比較的元気な人が多いのに、若者は目もうつろで、活気のない人が多いような気がします。これも食生活に関係があるんじゃないかと思うのですが。
- 寺下
- そうですね。いまのお年寄りは、長年にわたって栄養バランスのとれた和食を食べているから、丈夫で長生きなんです。でも、若い人たちは、これほど長生きできるか心配ですね。中高年の病気は若いころの食生活が大きく影響しますから。
それと最近は、いつでもどこでも食べ物が手に入るため、「おなかがすく」という感覚がよくわからない子も多いような気がします。「おなかがすく」という感覚や経験も、体にはとても重要なことなんですよ。 - 生島
- 食生活はすぐにでも改善していくべきですね。
十穀ごはんはまさに完全食
- 生島
- 先生はそんな現代人の栄養不足を危惧して 「十穀ごはん」を作ったそうですね。
- 寺下
- 現代人は忙しくて、なかなかバランスのとれた食事がとれないのが現状です。また一度に必要な栄養素がとれる完全食というのもない。そこで十穀米を考案したんです。
- 生島
- 十穀米とは具体的にどんなものなんですか?
- 寺下
- 米以外の、キビやアワなどの十種類の穀類を普通の白米にまぜて炊いたごはんです。十種類の穀類には、食物繊維やカルシウムなど現代人に不足しがちな栄養素をとれるように、カラス麦、ハトムギ、キビ、ソバ、米胚芽などの穀類と、黒ゴマ、エゴマ、ケシの実、アマランサスなどの種子、それにカルシウムの吸収を促すビタミンDの豊富な白キクラゲを配合しています。
白米2合あたり約15gの雑穀を加えてまぜ、あとは普通に炊くだけで出来上がります。これに納豆や豆腐、みそなどといった大豆食品をあわせてとれば、栄養のバランスも完璧ですね。私はごはんを中心とした和食を見直すと同時に、十穀ごはんを食べることをすすめています。 - 生島
- 生活習慣病に悩む人には効果的な食材ですね。
- 寺下
- コレステロールや中性脂肪の多い人にはとくにおすすめです。体重もじわじわへってきます。免疫力が高まるので、病気になりにくい体になるというわけです。
- 生島
- これだけいい食事をとったら、病気のほうから逃げていきますね (笑)。
- 寺下
- 白米になれている人は最初、味になじめないかもしれません。その場合は、カレーをかけるとおいしいですよ。
新しい「心理医学」の手法も取り入れる
- 生島
- 先生は実際にどういう食養生を行っているのですか?
- 寺下
- 私は元来、好ききらいが多く、糖尿病の家系なんです。好き放題に食べていたら後々糖尿病になるのは目に見えているので、毎日体重計にのることにしています。
これは心理医学なのですが、こうすると体重に気をつけなければならないと脳が覚えて、脳から食欲を抑える信号が発せられるようになるんです。また何を食べたか手帳に必ず記入します。それで自己管理をしていくんです。もちろん毎日1食は十穀ごはんを食べています。 - 生島
- 厳格ですね。
- 寺下
- そうでもないですよ。焼肉が好きなので、月1回とか回数を決めて行っていますし。好きなものをゼロにするのはよくないですね。かえってストレスがたまってしまいますから。
- 生島
- 先ほど先生は「心理医学」という言葉を使いましたが、これはどういうものなんですか?
- 寺下
- 精神科でも心療内科でもない新しい領域で、簡単にいうと、心が体に及ぼす影響を研究する学問といいますか。心の持ち方は体にとても大きな影響を及ぼすんですよ。「こういう、いいものを食べているんだ」「これだけ、体に気を配っているんだ」と意識をするだけでも、体にはいい影響を与えるんです。
- 生島
- 僕もいろんな健康法を試しているから、それが脳にインプットされて、知らず知らずに「これだけしているんだ」 という自信になって健康でいられるのかもしれないな。
- 寺下
- そうですね。健康にいいということを試すだけで体にいい影響を与えているんです。
- 生島
- ようし、これからもどんどんいろんな健康法を試していくぞ!
今日はいろんな話が聞けて、とてもためになりました。「健康は自分で守る」 けっきょくはこれにつきますね。
どうもありがとうございました。